Метод лечения зависит от наблюдаемых симптомов.
Стамуляция овуляции - это термин, обозначающий лечение ановуляции лекарственными средствами. Этот способ является методом первого выбора при СПКЯ и гипоталамическом гипогонадизме. До недавних пор для стимуляции овуляции у женщин с СПКЯ использовался метформин - лекарство, традиционно используемое для лечения диабета, которое понижает уровень инсулина. Сегодня наряду с коррекцией диеты и стиля жизни женщинам, страдающим СПКЯ, прописывают антиэстрогенный препарат - кломифен цитрат.
Он принимается ежедневно по одной таблетке начиная со второго дня менструации.
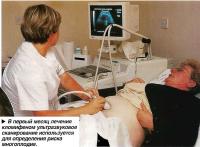
Ультразвуковое сканирование
В первый месяц лечения проводится серия ультразвуковых исследований (т.н. наблюдение за фолликулом), с помощью которых врачи удостоверяются в том, что происходит развитие только одного фолликула (и яйцеклетки). Это сокращает риск многоплодия и гиперсгимуляции яичников. На основе данных УЗИ корректируется доза лекарственного препарата.
После этого лекарство принимается в течение шести менструальных циклов.
Хотя у 8 из 10 женщин при использовании кломифена происходит овуляция, только 7 из 10 забеременеют после шестимесячного курса лечения. Побочные эффекты от использования кломифена минимальны. В редких случаях наблюдаются горячие приливы, вздутие живота, головные боли или развитие депрессии. Вероятность появления близнецов при лечении кломифеном в 4 раза выше, нежели в ходе естественного цикла (1 случай из 20 вместо обычных 1 из 80).
При гипогонадотропном гипогонадизме кломифен неэффективен. Единственный метод лечения при этом состоянии или в тех случаях СПКЯ, когда лечение кломифеном не дает результата, - это инъекции гормональных препаратов. В состав этих лекарств, называемых гонадотропинами, могут входить либо оба гормона гипофиза (ФСГ и ЛГ), либо только ФСГ. Инъекции производятся ежедневно или через день. Женщинам, у которых и после этого не наступает менструация, подают в течение нескольких дней таблетки с прогестероном, которые стимулируют наступление месячных.
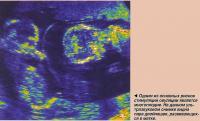
Ультразвуковое сканирование используется также для наблюдения за ростом фолликула. Когда фолликул достигает размера 18 мм, женщине вводится еще один гормон - человеческий хорионический гонадотропин (ЧХГ), который стимулирует выделение яйцеклетки.
Побочные эффекты и риски применения стимуляции овуляции
Главным риском применения стимуляции овуляции, особенно с помощью инъекционных гонадотропинов, является многоплодие и гиперстимуляция яичников. Для их минимизации необходимо проведение ультразвуковых исследований и точное определение дозы лекарственного препарата, которая должна соответствовать реакции организма пациентки. Если более трех фолликулов вырастают до размеров, превышающих 14 мм, цикл останавливается и прием ЧХГ отменяется. Пациентке после этого рекомендуется заниматься сексом только с использованием предохраняющих средств либо воздерживаться от него полностью.
Синдром гиперстимуляции яичников - это довольно редкое состояние, при котором в ответ на стимуляцию лекарствами развивается большое количество фолликулов. Он является очень редким осложнением при приеме кломифена, но может развиться у женщин с СПКЯ, при лечении которых применяются гонадотропины.
Симптомами синдрома гиперстимуляции яичников являются вздутие живота, дискомфорт в области живота, тошнота и, иногда, затрудненное дыхание. Яичники увеличиваются и становятся болезненными. При прекращении стимуляции состояние проходит самопроизвольно. Однако в случае наступления беременности оно может продолжаться в течение длительного времени, так как выделяющийся при беременности ЧХГ продолжает стимуляцию яичников.
В тяжелых случаях может потребоваться госпитализация.
Оперативное лечение
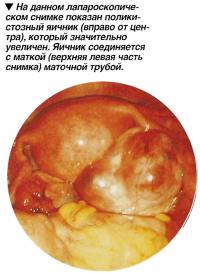
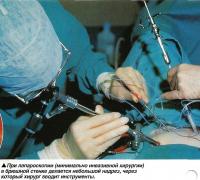
Так как женщины, страдающие синдромом поликистозных яичников, подвергаются существенному риску развития гиперстимуляции яичников при использовании инъекционных гонадотропинов, им рекомендуется рассмотреть как альтернативный способ лечения хирургическую операцию. Для ее проведения используется техника лапароскопии, то есть вмешательства через небольшие разрезы.
Для удаления кист яичника применяется лапароскопическая диатермия (метод, при котором ткани прижигаются электрическим током). Процедура обычно проводится при помощи операционного лапароскопа.
Пациентку укладывают на операционный стол; нош поддерживаются согнутыми в коленях.
Голова и верхняя часть туловища опущены вниз, что позволяет петлям кишечника выйти из таза. Это обеспечивает хирургу хорошую видимость внутренних органов таза. Кроме того, минимизируется риск ожога кишечника.
Диатермия
Для расширения полости живота используется углекислый газ.
Благодаря его использованию за брюшной стенкой образуется свободное пространство, в которое через небольшой надрез вводится лапароскоп. Надрез делается в области пупка или чуть ниже. После этого хирург находит кисты яичников и вводит в каждую из них по очереди диатермический зонд. Диатермический ток разрушает кисты.
Преимущества и недостатки лапароскопической операции
Главным преимуществом лапароскопической диатермии по сравнению с классической открытой хирургией является отсутствие необходимости делать большой разрез в брюшной стенке. Фактически это означает, что пациентку можно выписывать из стационара на следующий день после операции. Кроме того, сокращается период выздоровления.
Главным риском при этой операции является случайный ожог кишечника диатермическим зондом. Это очень серьезная травма. Кроме того, во время операции прижигается не только киста, но и окружающие ткани яичника. Таким образом, сокращается площадь возможной овуляции.
Лазерная техника
Для уменьшения риска некоторые хирурги в настоящее время применяют вместо диатермического зонда лазер. Управление обоими инструментами осуществляется через лапароскоп. Оптоволоконный световод вводится в каждую кисту через брюшную стенку с помощью небольшой иглы. Разрушение кисты лазером минимизирует повреждение окружающих тканей яичника.
Клиновидная резекция
Первые операции по лечению синдрома поликистозных яичников начали проводиться в начале 1960-х годов. Такие открытые хирургические процедуры носили название клиновидной резекции. Брюшная полость раскрывалась через небольшой разрез в нижней части живота у верхнего края лобковых волос. Через рану по очереди вынимались яичники, из которых вырезался узкий клиновидный участок ткани размером около 0,5 см в ширину и 3 см в длину.
Рядом с поверхностью клиньев в яичниках накладывались нерассасывающиеся швы из стерильного полиамида. Однако и в этом случае наблюдались спайки кишечника с яичниками. Операция приводила к выздоровлению примерно у 50% пациенток.
Тело человека. Снаружи и внутри. №46 2009