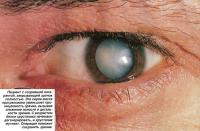
Катаракта - помутнение хрусталика глаза. Самый распространенный тип катаракты поражает пожилых людей, но фактически у каждого со временем появляется легкая степень помутнения хрусталика. Операция необходима только в том случае, если помутнение влияет на зрение.
Катаракта может возникать у некоторых людей в раннем возрасте как наследственное состояние. Она может развиваться и при диабете. Очень редко, но бывает врожденная катаракта.
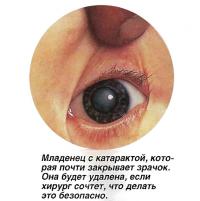
Катаракта у младенцев
Некоторые дети рождаются с очень плотной катарактой. Это требует срочных мер в первые же недели жизни, иначе у ребенка не разовьется зрение, даже если ему позже сделают успешную операцию.
У других детей катаракта может развиваться постепенно в течение первых лет жизни. Если у них при этом хорошее зрение, глазной хирург обычно не спешит с операцией, поскольку в более позднем возрасте она намного безопаснее, а риск осложнений значительно ниже.
Распространенность катаракты
Если офтальмолог расширит зрачок любого человека старше 65 лет, он заметит небольшие признаки катаракты. Но операция требуется не всем. Это зависит от того, в каком месте хрусталика есть помутнение и насколько пациент доволен или не доволен качеством своего зрения. Случается, что окулист направляет пациента к хирургу-офтальмологу с катарактой, но больной заявляет: «Какая катаракта?
Я вполне доволен, справляюсь с покупками и готовлю еду». Однако для тех, чья работа связана с текстом, с компьютером, катаракта может стать серьезной проблемой, и они захотят ее удалить.
В настоящее время операция может быть сделана на ранней стадии, тогда как раньше требовалось, чтобы катаракта созрела. Старые и более сморщенные хрусталики было легче удалить.
Современная технология включает вскрытие мембраны хрусталика, удаление содержимого и введение имплантата. Операция может быть проведена практически на любой стадии, а время ее проведения зависит от решения пациента и от листа ожидания на операцию.
Успех операции
Риски и осложнения операций по поводу катаракты небольшие. Главная проблема заключается в том, что поскольку болезнь поражает пожилых людей, хирурги обнаруживают у пациентов ряд других заболеваний. Наряду с катарактой, у них также может быть возрастная дегенерация желтого пятна (проблемы с малыми сосудами под сетчаткой в задней части глаза, снижающие центральное зрение). Если этот тип дегенерации нарушает зрение пациента, операция может разочаровать. Даже если катаракта будет успешно удалена, больной не станет видеть хорошо.
Если катаракта не сильно прогрессирует, хирурги обычно могут видеть сетчатку и предсказать, насколько значительным будет улучшение зрения после операции. Если же катаракта прогрессирует и необходима операция, больному говорят, что прогноз неопределенный. Операция улучшит зрение, но маловероятно, что оно будет нормальным, поскольку существуют другие проблемы в задней части глаза.
Обычно при сегодняшней технологии и технике хирургическое лечение катаракты бывает весьма успешным.
Помутнение задней стенки
Когда пациенты говорят окулисту, что их катаракта прогрессирует снова, обычно это означает, что мембрана задней стенки бывшего хрусталика, которую хирург оставляет, после операции мутнеет. Катаракта уже не может вернуться, поскольку природный хрусталик удален.
У молодых пациентов помутнение задней стенки происходит быстрее, так как клетки размножаются с более высокой скоростью. У младенцев хирурги всегда раскрывают заднюю стенку хрусталика, так как она мутнеет очень быстро. У взрослых и пожилых пациентов заднюю стенку оставляют и пытаются защитить. Но если спустя несколько месяцев или лет она начнет снова мутнеть, можно изменить ситуацию, проделав щель в мембране или применив лазер. Зрение будет возвращено.
Изучение случая
Миссис Ламберт обратилась в клинику с катарактой. Она уже была проинформирована своим окулистом о наличии этого заболевания, и уже несколько лет знала, что это за проблема. Достигнув той стадии, когда очки уже не помогали ей видеть достаточно хорошо, для того чтобы выполнять необходимые дела, она обратилась в специализированную глазную клинику.
Хирурги всегда подчеркивают, что если у пациента катаракта в ранней стадии, они не будут помещать его в лист ожидания на операцию до тех пор, пока не убедятся, что очков уже недостаточно для хорошего зрения. Миссис Ламберт достигла этой стадии, и ее поместили в лист ожидания.
Перед операцией миссис Ламберт дополнительно посетила больницу для проведения замеров ее глаза. Измерив кривизну глаза спереди и его длину, определили размер имплантата. У большинства пациентов с катарактой операцию проводят под местной анестезией, поэтому большое общее обследование не требуется. По личному желанию пациента может быть сделана общая анестезия. Если хирурги имеют дело с пожилыми людьми, как в данном случае, то проводятся обследования, в первую очередь рентгеноскопия грудной клетки.
На следующей стадии миссис Ламберт поступает в больницу для операции. Как это обычно делается в случае локальных операций, она проходила по дневному стационару В глаз закапываются капли (одна за другой) для увеличения зрачка. Это дает больший доступ к катаракте, которая находится непосредственно за зрачком. Капли закапывают в течение часа перед операцией. Пациентам, которые особенно нервничают, дают седативное средство, но большинство предпочитает бодрствовать. Затем проводится операция, которая продолжается от 20 минут до получаса.
14:00 Анестезия и первый разрез
Миссис Ламберт поступает в комнату для анестезии, где ей делают местное обезболивание. Инъекции вокруг глаза вызывают онемение мышц век и глаза, препятствуя их движениям.
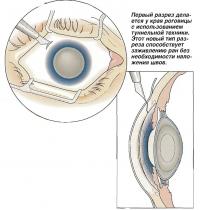
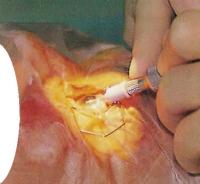
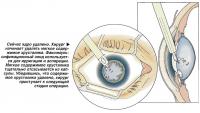
Люди часто спрашивают хирурга: «Правда ли, что вы вынимаете глаз?» Хирург никогда не вынимает глаз. Он может получить хороший доступ к глазу, раздвигая веки. Первый разрез делается по краю роговицы, в месте соединения прозрачной части глаза с белком. Некоторые хирурги предпочитают выйти немного в белок. Разрез делается с использованием туннельной техники. Она удобна тем, что способствует самозаживлению раны и необходимость в швах отпадает. Другой очень небольшой боковой разрез делается по краю роговицы так, чтобы можно было вставить второй инструмент для манипуляций сбоку.
На следующем этапе операции делается инъекция вискоэластичного материала во внутреннюю камеру глаза. Это помогает увеличить пространство в камере, давая хирургу возможность для маневра.
В операционной тщательно очищают область вокруг глаза и накладывают на нее липкую салфетку. Для максимального обнажения глаза используют расширитель (приспособление, которое держит веки открытыми).
Первый разрез делается у края роговицы с использованием туннельной техники. Этот новый тип разреза способствует заживлению ран без необходимости наложения швов.
14:05 Вскрытие мембраны хрусталика
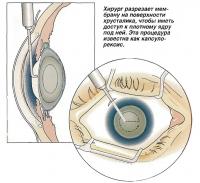
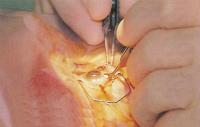
Для вскрытия передней стороны хрусталика разрезается его поверхностная мембрана. Капсулорексис - так называется эта процедура. Затем с помощью специальной канюли, или трубки, со сбалансированным солевым раствором вводят жидкость между капсульным мешком и его содержимым. Эта процедура называется гидродиссекцией - хирург рассекает хрусталик водой.
При помощи гидродиссекции разделяются слои хрусталика, и его плотная внутренняя часть - ядро - высвобождается из мягких тканей. Иногда хирурги «разрушают» (обтесывают) края ядра факонаконечником, чтобы сделать ядро меньше, а затем инструмент, называемый факочоппером, вставляется через боковой разрез.
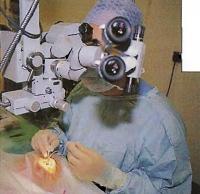
Операция проводится под микроскопом, что дает возможность хирургу выполнять тонкие манипуляции с большой точностью. Хирург может четко видеть движения, которые он выполняет мелкими хирургическими инструментами.
Хирург промывает хрусталик водой, чтобы отделить центральное твердое ядро от мягкого содержимого хрусталика.
При помощи факонаконечника хирург дробит периферический край ядра хрусталика, чтобы сделать его меньше, перед тем как разрушить и удалить.
Хирург разрезает мембрану на поверхности хрусталика, чтобы иметь доступ к плотному ядру под ней. Эта процедура известна как капсулорексис.
14:10 Разрушение и удаление ядра
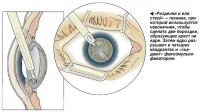
Следующий шаг - факоэмульсификация. Наконечник факоэмульсификатора вводится через разрез и используется для того, чтобы «съесть» ядро хрусталика. Для достижения этой цели используются различные методики. Одна заключается в прорезании двух перпендикулярных бороздок, образующих крест, и разрушении ядра в четырех квадрантах. Затем каждый квадрант «съедается» аппаратом. Эта методика известна как «разделяй и властвуй». Работая обеими руками, хирург разрезает ядро при помощи факонаконечника и факочоппера. После того как ядро съедается, используется аспирационный наконечник факоэмульсификатора, чтобы отсосать мягкое содержимое хрусталика.
Хирург разделяет ядро хрусталика и факоэмульсифицирует («съедает») его фрагменты.
«Разделяй и властвуй» - техника, при которой используется наконечник, чтобы сделать две бороздки, образующие крест на ядре. Затем ядро разрушают в четырех квадрантах и «съедают» факоэмульсификатором.
Сейчас ядро удалено. Хирург начинает удалять мягкое содержимое хрусталика. Факоэмульсификационный зонд используется для ирригации и аспирации. Мягкое содержимое хрусталика тщательно отсасывается из капсулы. Убедившись, что содержимое хрусталика удалено, хирург приступает к следующей стадии операции.
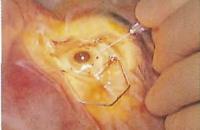
14:20 Введение искусственного хрусталика
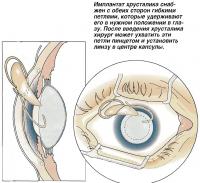
Очистив капсулу хрусталика, в нее вводят вискоэластичный материал, чтобы расправить ее. Интраокулярная линза (искусственный имплантат) складывается и вводится через небольшой разрез внутрь капсулы хрусталика, а затем расправляется. Две гибких петли помогают удерживать линзу в центре капсулы. Затем вискоэластичный материал отсасывается.
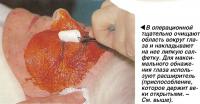
Если нет необходимости в швах, в конце процедуры под слизистую глаза вводятся растворы с антибиотиком и стероидом. Эти жидкости будут просачиваться на поверхность глаза в течение последующих 24 часов и гарантировать необходимую для нового хрусталика дозу антибиотика и противовоспалительного стероида.
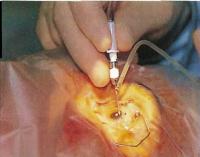
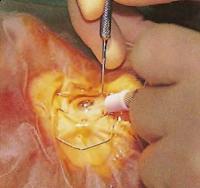
Хирург пинцетом держит интраокулярную линзу (искусственный хрусталик) и вводит его через разрез в капсульный мешок. Как только пинцет отпускает линзу, она раскрывается.
Имплантат хрусталика снабжен с обеих сторон гибкими петлями, которые удерживают его в нужном положении в глазу. После введения хрусталика хирург может ухватить эти петли пинцетом и установить линзу в центре капсулы.
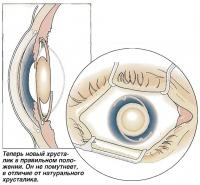
Теперь новый хрусталик в правильном положении. Он не помутнеет, в отличие от натурального хрусталика.
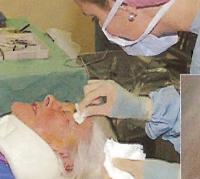
14:25 Профилактика инфекции и последующие действия
На глаз накладывается повязка - операция закончена. Миссис Ламберт сможет вернуться домой, как только почувствует себя достаточно хорошо. Дома ее поддержит муж.
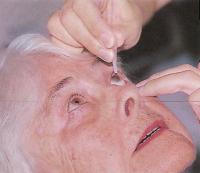
На следующий день миссис Ламберт придет в больницу, чтобы снять повязку. Ее глаз осмотрят и закапают в него смесь стероидов и антибиотиков. Она должна будет делать это по четыре раза в день в первые две недели, постепенно снижая частоту в последующие четыре недели, в зависимости от того, как пойдет заживление глаза.
Ей не советуют выписывать очки или менять их, пока не пройдет шесть недель после операции, поскольку могут произойти любые изменения. Пару раз на протяжении следующих недель она посетит больницу, чтобы убедиться, что все в порядке.
В заключение под конъюнктиву, слизистую глаза, вводится антибиотик и стероид для профилактики инфекции и уменьшения воспаления.
Сестра обрабатывает поверхность вокруг глаза миссис Ламберт перед наложением повязки.
На следующий день после операции миссис Ламберт приходит в больницу для проверки глаза. Ей дают капли антибиотика и стероида и советуют подождать несколько недель, прежде чем начинать носить очки.
Тело человека. Снаружи и внутри. №5 2008