Обычно женщины, которые не могут забеременеть, ждут около года, прежде чем решаются обратиться к специалисту и рассказать о своей проблеме. Однако, если сданной проблемой сталкивается женщина старше 35 лет, стоит подумать о том, чтобы пройти врачебное обследование раньше. Это связано с тем, что качество яйцеклеток с возрастом ухудшается, вследствие чего успешность лечения, особенно при экстракорпоральном оплодотворении (ЭКО), уменьшается по мере приближения к сорокалетнему возрасту.
На первом этапе женщина обращается к своему врачу-терапевту, чтобы провести оценку гормонального статуса, а ее партнер сдает сперму на анализ. После этого женщину направляют на дальнейшее обследование и лечение к гинекологу.
Нарушение овуляции
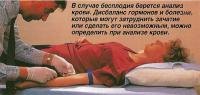
Каждый месяц из яичника должна выделяться здоровая яйцеклетка (овуляция). Один из первых тестов, которые делает врач, - анализ крови, взятый за семь дней до предполагаемого срока овуляции. Этот анализ позволяет определить уровень прогестерона, продуцируемого желтым телом, которое образуется в яичнике после выхода яйцеклетки.
Наиболее распространенной причиной бесплодия, которая легче всего лечится, является нарушение овуляции (ановуляция). Ановуляцию можно заподозрить, когда длина цикла изменяется более чем на 5 дней по сравнению с предыдущим циклом.
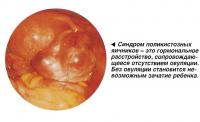
Поликистозные яичники
Многие женщины с ановуляцией страдают поликистозом яичников (ПКЯ). Заболевание диагностируется при ультразвуковом исследовании органов малого таза. Хотя некоторые женщины с ПКЯ имеют регулярный цикл и овуляцию, большая часть страдает нерегулярными менструациями или полным отсутствием менструаций. К другим симптомам заболевания относят повышенный рост волос на лице и теле либо, наоборот, выпадение волос, а также прибавление в весе. Определение уровня гормонов может выявить повышенный уровень лютеинизирующего гормона (ЛГ) и мужского гормона тестостерона.
Стресс, избыточный или недостаточный вес также могут привести к нарушению менструального цикла и вызвать ановуляцию.
Гормональные причины бесплодия
По мере старения женщины качество ее яйцеклеток и их количество начинает уменьшаться. Это определяется повышением уровня фолликулостимулирующих гормонов (ФСГ) в крови. В идеальном случае уровень этих гормонов следует измерить в первые дни после начала цикла, так как уровень ФСГ на начальной стадии менструального цикла отражает биологические часы организма женщины. Даже если овуляция происходит, высокий уровень ФСГ свидетельствует о сокращении количества яйцеклеток и плохом их качестве, а это минимизирует возможность забеременеть.
Преждевременная менопауза означает полное прекращение менструальных циклов в возрасте до 40 лет. Это состояние характеризуется истощением запасов яйцеклеток в яичнике. Женщина, страдающая подобным расстройством, может забеременеть только с помощью донорской яйцеклетки, взятой у другой женщины, посредством экстракорпорального оплодотворения.
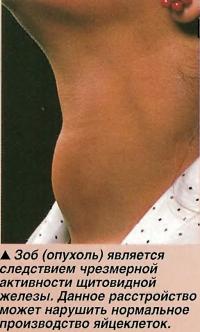
Еще одной причиной нарушения менструального цикла и ановуляции является избыточная секреция пролактина доброкачественной опухолью гипофиза. Избыточный пролактин подавляет продукцию ФСГ, который является сигналом, заставляющим яичник производить каждый месяц яйцеклетку. Чрезмерная или недостаточная активность щитовидной железы также может привести к нарушениям цикла и бесплодию. Оба расстройства достаточно легко лечатся, Гормоны щитовидной железы и уровень пролактина определяются в том случае, если менструальный цикл женщины становится нерегулярным.
Исследование женского бесплодия
Для исследования причин бесплодия применяются несколько методов. Некоторые требуют хирургического вмешательства, при других методиках используется рентгенография и ультразвук.
Лапароскопия
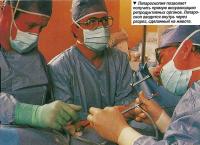
Одним из методов, позволяющих проверить функцию маточных (фаллопиевых) труб, является лапароскопическое исследование. Это «малая» операция, часто выполняемая как амбулаторная процедура.
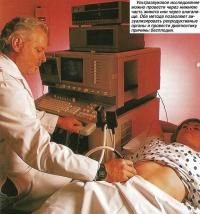
Пациенту проводится местная, регионарная или общая анестезия, после чего хирург делает небольшой надрез в области пупка. Полость брюшины (которая располагается внутри живота) после этого заполняется углекислым газом, что позволяет «отделить» внутренние органы и улучшить их визуализацию.
Через разрез вставляется специальный эндоскоп - лапароскоп, с помощью которого производится осмотр матки, фаллопиевых труб и яичников. После этого через шейку матки и маточный наконечник в фаллопиевы трубы вводится контрастное вещество, с помощью которого определяется, не заблокированы или не сужены ли маточные трубы.
Хирург имеет возможность увидеть аномальные наросты или другие отклонения, которые могут быть своевременно устранены во время проведения данной операции, либо проводится биопсия (берутся образцы тканей), результаты которой потом анализируются. На основе результатов анализа принимается решение о дальнейшем хирургическом вмешательстве или о проведении дополнительных обследований.
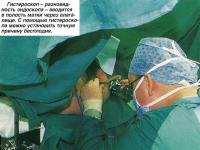
Гистероскопия
Гистероскопическое обследование похоже на лапароскопическое. Процедура проводится амбулаторно, при этом не производится разрез, но все равно применяется анестезия. Данный метод все чаще используется для определения причин бесплодия.
Гистероскоп - разновидность эндоскопа - вводится в матку через шейку, после чего оценивается состояние полости матки. Этот метод позволяет провести более точную диагностику внутриматочных спаек (рубцовых тканей), нежели другие методы обследования.
Другие методы обследований для определения причин бесплодия
Гистеросальпингография
Альтернативой лапароскопии является рентгенологическая гистеросальпингография (ГСГ). С помощью данного метода получают изображение (гистеросалышнгограмму) маточных труб и матки. Это разновидность рентгенологического обследования с использованием рентгеноконтрастного вещества, введенного в полость матки, которое выделяет репродуктивные органы. Снимок позволяет определить наличие спаек в маточных трубах, что является потенциальной причиной женского бесплодия.
Тестирование проводится в самом начале менструального цикла женщины (обычно в первые 10 дней цикла), когда вероятность забеременеть является наименьшей. Это делается потому, что рентгеновские лучи могут нарушать развитие плода. Контрастное вещество проходит через трубы, что позволяет выявить их закупорку. По оценкам врачей, с помощью этого метода можно выявить 75% случаев закупорки маточных труб.
Пассаж контрастного вещества через репродуктивные органы иногда помогает забеременеть, так как «промывает» матку и маточные трубы. Этот метод, однако, имеет и ряд недостатков: дискомфорт в области таза, аллергия на контрастное вещество и негативное влияние рентгеновских лучей.
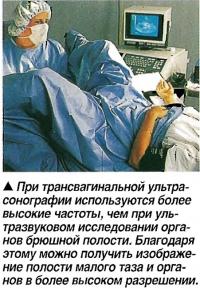
Гистеросальпингоконтрастная сонография
Подобным методом обследования при бесплодии является гистеросальпингоконтрастная сонография. Для проведения такого обследования в шейку матки вводится контрастное вещество. После этого проводится трансвагинальное ультразвуковое сканирование, в ходе которого ультразвуковой датчик вводится во влагалище. Контрастное вещество в сочетании с ультразвуковым исследованием позволяют получить подробное изображение внутренних органов, минимизируя при этом дискомфорт и побочные эффекты для пациента.
Тело человека. Снаружи и внутри. №28 2009